

نوشته شده توسط : دکتر ستایش
جراحی شقاق با لیزر یک روش بسیار پیشرفته و جدیدترین روش جراحی برای درمان شقاق است. جراحی لیزری توسط اکثر جراحان آنورکتال، پروکتولوژیست ها و جراحان عمومی برای درمان دائمی شقاق به دلیل مزایای آن ترجیح داده می شود. اگر مایل به انجام جراحی شقاق لیزری با هزینه ای مقرون به صرفه هستید، می توانید به ما مراجعه کنید.
درمان شقاق با لیزر چقدر دردناک است؟
میزان موفقیت جراحی فیشر با لیزر چقدر است؟
چه مدت طول می کشد تا یک شقاق خوب شود؟
آیا جراحی شقاق مقعد درد را کاهش می دهد؟
مزایای درمان و جراحی لیزر شقاق (فیشر) مقعدی با لیزر
:: برچسبها: مشکلات دیابتی , انتقال عفونت های خطرناک , بیهوشی عمومی , مراقبت روزانه , :: بازدید از این مطلب : 694 نوشته شده توسط : دکتر ستایش
آیا سینوس پیلونیدال با لیزر قابل درمان است؟
کدام جراحی برای سینوس پیلونیدال بهتر است؟
آیا جراحی کیست پیلونیدال لیزر است؟
جراحی با لیزر سینوس مویی و درمان آن
با توجه به اينكه ليزر همزمان با برش معمولا از نوع بسيار ظريف ميباشد باعث سورزاندن رگهاي خون دهنده ناحيه عمل ميگردد و همین امر سبب می شود عمل كاملا بدون خونريزی شود. با توجه به صدمه حداقلی اعصاب و بافت های منطقه بيمار بعد از عمل نيز دردى احساس نميكند همچنين لیزر کیست مویی بخاطر حداقل صدمه به بافت هاي اطراف كيست مرحله ترميم زخم نيز سريعتر از جراحي با چاقو اتفاق مي افتد.
آیا کیست پیلونیدال می تواند باعث مرگ شود؟
آیا متخصص پوست می تواند کیست پیلونیدال را حذف کند؟
جراحی سینوس پیلونیدال چقدر طول می کشد؟
آیا در صورت داشتن کیست می توانم لیزر موهای زائد را انجام دهم؟
چرا سینوس پیلونیدال دوباره عود می کند؟
چگونه برای همیشه از شر سینوزیت پیلونیدال خلاص شوید؟
آیا استرس می تواند باعث ایجاد کیست پیلونیدال شود؟
آیا اصلاح از کیست پیلونیدال جلوگیری می کند؟
:: برچسبها: سینوس پیلونیدال , برداشتن كيست , سورزاندن رگهاي خون , بيحسي موضعي , :: بازدید از این مطلب : 727 نوشته شده توسط : دکتر ستایش
لیزر درمانی برای بواسیر چقدر موثر است؟
بهبودی بعد از جراحی هموروئید با لیزر چقدر طول می کشد؟
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
جراحی لیزر یک درمان نسبتا سریع و موثر برای کیست پیلونیدال است. این کیست ها که در نزدیکی بالای استخوان دنبالچه قرار دارند، جیب هایی هستند که با مو و مواد زائد فرو می روند و باعث عفونت می شوند. هدف از جراحی تمیز کردن ناحیه عفونی و برداشتن گودال است تا عفونت عود نکند.
عود طولانی مدت سینوس پیلونیدال با رعایت بهداشت و حذف منظم موهای زائد مانند لیزر موهای زائد کاهش می یابد. برای جلوگیری از عود سینوس، موها باید برداشته شوند. لیزر موهای زائد به طور دائمی موهای ناحیه آسیب دیده را کاهش می دهد و احتمال عود مشکل را تا حد زیادی کاهش می دهد.

در صورتی که در مرحله اولیه ی بیماری می باشید می توان به وسیله ی وارد کردن فیبر دیود دیواره ی کیست را حذف کرد.
در این حالت نیاز به جراحی نیست . بعد از اینکه فیبر لیزر کیست مویی خارج شد کیست مویی برداشته شده و یک زخم بیضوی کوچک ایجاد می شود.
به وسیله این لیزر می توان سینوس را به طور کامل برداشت و بیشتر برای برداشتن کیست های متعدد کاربرد دارد.
این میتواند جایگزین بسیار جذابی برای جراحی باز باشد و بیماران را قادر میسازد تا از مشکلات مکرر و شدید پس از عمل مرتبط با ... لیزر Nd-YAG یک درمان مؤثر برای کیستهای پیلونیدال است که نتایج عالی را با بهبودی سریع و بدون خطر عوارض جانبی جدی ارائه میکند.
اگر سینوس پیلونیدال شما عفونی و دردناک است، باید حتماً توسط پزشک معاینه شوید. پزشک شما ممکن است کیست را لنگ بزند، جراحی انجام دهد و آنتی بیوتیک ها را پیگیری کند. عود طولانی مدت سینوس پیلونیدال با رعایت بهداشت و حذف منظم موهای زائد مانند لیزر موهای زائد کاهش می یابد.
کیست های پیلونیدال که به درستی «سینوس های پیلونیدال» نامیده می شوند، پاکت ها یا کانال هایی زیر پوست هستند. این منافذ غیر طبیعی در بافت می تواند خاک، سلول های مرده پوست و ریزش مو را در خود جای دهد. با گذشت زمان، این مجموعه ممکن است آلوده شود.
قبل از اقدام به روشهای درناژ یا جراحی پیلونیدال، ممکن است از آنتیبیوتیکها برای از بین بردن عفونت استفاده شود. این گاهی اوقات یک رویکرد موثر برای موارد خفیف بیماری پیلونیدال است. بیشتر اوقات برای بیمارانی که درد یا سایر علائم ناخوشایند را تجربه نمی کنند توصیه می شود.
آنتی بیوتیک های خوراکی معمولاً داروی انتخابی هستند. گاهی ممکن است نیاز به زایمان IV باشد. برخی از پزشکان استفاده موضعی از پماد آنتی بیوتیک را نیز توصیه می کنند.
عفونت سینوس های پیلونیدال ممکن است حاوی ترکیبی از باکتری های هوازی و بی هوازی باشد. اگرچه باکتری های بی هوازی ممکن است شایع تر باشند، مطالعات نشان داده اند که حداقل 40 درصد از زخم های پیلونیدال شامل باکتری های هوازی نیز می شود. علاوه بر این، ممکن است هر دو باکتری گرم مثبت و گرم منفی وجود داشته باشد.
به دلیل انواع باکتریهایی که ممکن است در زخم پیلونیدال وجود داشته باشند، معمولاً توصیه میشود که پزشکان آنتیبیوتیکهای وسیع الطیف را تجویز کنند. اینها آنتی بیوتیک هایی هستند که در مبارزه با چندین نوع باکتری موثر هستند.
یکی از رایج ترین آنتی بیوتیک هایی که برای عفونت های پیلونیدال تجویز می شود مترونیدازول است. ممکن است به پاک کردن آبسه کمک کند زیرا از تکثیر باکتری ها جلوگیری می کند. مترونیدازول را می توان به صورت خوراکی یا موضعی استفاده کرد و گاهی اوقات قبل از درمان جراحی به صورت داخل وریدی تجویز می شود.
این دارو اغلب همراه با اریترومایسین، کلاریترومایسین یا آنتی بیوتیک دیگری تجویز می شود. شروع هر چه زودتر این داروها ممکن است اثربخشی آنها را افزایش دهد.
یکی دیگر از گزینه های برتر برای درمان پیلونیدال اریترومایسین است. این ماکرولید به دو صورت عمل می کند: از بین بردن باکتری ها و محدود کردن رشد باکتری ها. یکی از دوزهای خوراکی ممکن 250 میلی گرم دو بار در روز است.
یک نوع پنی سیلین، فلوکلوکساسیلین، انتخاب جالبی برای درمان پیلونیدال است. برخلاف سایر داروهای موجود در این لیست، این یک آنتی بیوتیک با طیف باریک است که باکتری های گرم مثبت را درمان می کند. علیرغم تمرکز محدود آن، این می تواند ابزار قدرتمندی برای پاکسازی برخی از عفونت های پیلونیدال باشد.
یک آنتی بیوتیک لینکومایسین، کلیندامایسین یک گزینه تجویزی اضافی است. مانع از تکثیر باکتری ها می شود. گاهی اوقات کلیندامایسین به عنوان جایگزینی برای افراد مبتلا به آلرژی به پنی سیلین استفاده می شود.
علاوه بر زایمان خوراکی، این دارو اغلب به صورت موضعی برای بیماری های پوستی استفاده می شود.
کلاریترومایسین مانند اریترومایسین یک داروی ماکرولید است. این دارو می تواند برای عفونت های پیلونیدال مفید باشد زیرا از تولید مثل باکتری ها جلوگیری می کند.
پزشکانی که معمولاً به فلوکلوکساسیلین متکی هستند ممکن است برای افرادی که به پنی سیلین حساسیت دارند، کلاریترومایسین را تجویز کنند.
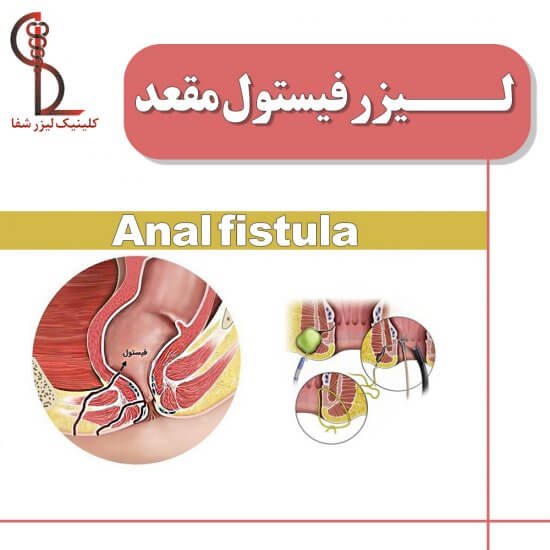
تعریف فیستول: فیستول یک اتصال یا گذرگاه غیر طبیعی است که دو اندام یا رگ را که معمولاً به هم متصل نمی شوند، به هم متصل می کند. آنها می توانند در هر نقطه ای بین روده و پوست، بین واژن و راست روده و جاهای دیگر ایجاد شوند. شایع ترین محل فیستول در اطراف مقعد است.
مجاری فیستول کوتاهتر از 30 میلیمتر با نرخ بهبودی اولیه 3/58 درصد همراه بود در حالی که مسیرهای بلندتر از 30 میلیمتر تنها در 6/16 درصد موارد بهبود یافتند (02/0>p). نتیجهگیری: بستن لیزر یک درمان ایمن و مؤثر برای فیستول مقعدی ترانسفینتریک است.
نتیجهگیری: بستن لیزر یک درمان ایمن و مؤثر برای فیستول مقعدی ترانسفینتریک است. طول فیستول تنها عامل پیش آگهی مهم در هنگام بستن فیستول مقعدی منحصراً با لیزر است: فیستول های کوتاه تر نتیجه بهتری دارند.
تقریبا بدون درد مدت زمان بهبودی بسیار کمتر است. مدرن ترین و به روزترین روش درمانی. اطمینان حاصل کنید که بافت اطراف را به خطر نمی اندازد.
در صورت نیاز می توانید یک گاز گازی را روی دهانه فیستول قرار دهید تا زهکشی را جذب کند. اکثر افراد 1 تا 2 هفته پس از جراحی می توانند به سر کار و روال عادی خود برگردند. احتمالا چند هفته تا چند ماه طول می کشد تا فیستول شما به طور کامل بهبود یابد.
جراحی فیستول ممکن است یک عمل جزئی باشد، اما قطعا برای روند بهبودی صبر لازم است. ممکن است متوجه شوید که زخم شما هفتهها پس از جراحی لیزر فیستول تخلیه میشود، زیرا برای کمک به بهبودی باز میماند.
بیماری کرون (یک بیماری التهابی روده)
پرتو درمانی (درمان سرطان)
ضربه.
بیماری های منتقله از راه جنسی.
بیماری سل.
دیورتیکولیت (بیماری که در آن کیسه های کوچک در روده بزرگ ایجاد شده و ملتهب می شوند)
سرطان.
فیستول مقعدی اغلب از غده مقعدی ایجاد می شود که عفونت پر از چرک (آبسه) ایجاد کرده است. فیستول همچنین ممکن است با شرایط خاصی مانند بیماری کرون رخ دهد. یا ممکن است پس از پرتودرمانی سرطان رخ دهد. آسیب به کانال مقعد و جراحی نیز می تواند باعث فیستول مقعدی شود.
در آفریقا، شایعترین علت فیستول، زایمان و انسداد زایمان است که تسکین نمییابد. در حالی که بروز فیستول به دلیل زایمان های پیچیده در ایالات متحده کمتر است، علل دیگر می توانند این وضعیت دردسرساز را ایجاد کنند. بیماری کرون و بیماری دیورتیکول به خوبی شناخته شده است که باعث تشکیل فیستول می شود. علاوه بر این، افرادی که تحت پرتودرمانی هستند، در معرض خطر بیشتری برای انواع فیستول هستند.
عفونت های مقاربتی
این می تواند منجر به افزایش حساسیت به عفونت، با تشکیل آبسه مقعدی و فیستول مقعدی شود. کلامیدیا و سیفلیس نیز عفونت های مقاربتی هستند که می توانند خطر فیستول مقعدی را در فرد افزایش دهند.
درمان با چسب فیبرین در حال حاضر تنها گزینه غیرجراحی فیستول مقعدی است. این شامل تزریق چسب به فیستول توسط جراح در حالی است که شما تحت بیهوشی عمومی هستید. چسب به مهر و موم شدن فیستول و ترغیب آن به بهبودی کمک می کند
هموروئیدوپلاستی با لیزر یک روش نسبتاً جدید برای درمان هموروئید است که در آن جریان خون هموروئیدی توسط لیزر منعقد می شود. قبل از انجام عمل، بیماران باید توسط متخصص بیهوشی بیهوش شوند. متعاقباً، این روش توسط متخصص کولوپروکتولوژیست / جراح کولورکتال انجام می شود، پروب لیزر در داخل هموروئید قرار می گیرد. به دلیل گرمای شدید، پرتو لیزر رگهای خونی را سوزانده و میبندد، بنابراین بواسیر به سادگی کوچک میشود و در عین حال خطر خونریزی بیش از حد در طول و بعد از عمل کاهش مییابد. از آنجایی که هموروئیدوپلاستی با لیزر یک روش دقیق است، هیچ اثری برای بافت های اطراف و همچنین اسفنکترهای مقعدی باقی نمی گذارد.
عادات روده سالم و اصلاح شیوه زندگی می تواند به طور قابل توجهی خطر ابتلا به هموروئید را کاهش دهد.
از نشستن زیاد در توالت (بیش از 5 تا 10 دقیقه) خودداری کنید. خواندن کتاب و استفاده از تلفن همراه، زیرا ممکن است فشار بر بواسیر را افزایش دهد.
هنگامی که میل به مدفوع سفت و اجابت مزاج دشوار می شود، مدفوع را نگه ندارید.
از زور زدن بیش از حد خودداری کنید.
مصرف رژیم غذایی با فیبر بالا به عنوان مثال میوه ها و سبزیجات.
مقدار زیادی آب بنوشید، حداقل 6-8 فنجان در روز برای کمک به نرم نگه داشتن مدفوع.
هموروئیدهای مکرر بسیار شایع هستند. با این حال، شدت ممکن است متفاوت باشد. در میان چندین گزینه درمانی، مناسب ترین رویکرد برای هر بیمار به طور مفصل با جراح کولوپروکتولوژیست/کولورکتال مورد بحث قرار می گیرد که قطعاً تظاهرات بالینی، شدت بیماری و شرایط و نگرانی های کلی سلامت بیمار را در نظر می گیرد.
هموروئیدوپلاستی با لیزر یک روش کم تهاجمی برای درمان هموروئید در نظر گرفته می شود. این روش به بیمار اجازه می دهد تا بهترین نتایج ممکن را با حداقل ناراحتی و بهبودی سریع به دست آورد. بیمار با کیفیت زندگی خوب سریعتر به روال روزانه باز می گردد.
نتیجهگیری: با وجود هزینه بالاتر، روش لیزر هموروئید در کاهش درد پس از عمل، رفع علائم و بهبود کیفیت زندگی در بیماران مبتلا به هموروئید درجه II یا III با پرولاپس ناقص مخاط مؤثرتر از بستن باند لاستیکی بود.
حداقل درد – برش لیزر معمولاً در مقایسه با برش هایی که با چاقوی جراحی ایجاد می شود، درد کمتری دارد. اگرچه جراحی با بی حسی موضعی انجام می شود، اما با از بین رفتن بیهوشی، بیماران می توانند درد را احساس کنند.
این جراحی از آنجایی که ماشین آلات گران است، گران است. به همین دلیل انواع ماشین آلات مورد نیاز برای انجام جراحی هموروئید با لیزر در تمامی بیمارستان ها موجود نمی باشد.
با توجه به تشعشعات ساطع شده از این دستگاه ها، جراحان برای اهداف ایمنی نیاز به استفاده از عینک مخصوص دارند.
ممکن است به دلیل ماشین های لیزری احتمال آتش سوزی نادر وجود داشته باشد.
در مورد خونریزی شدید، هزینه درمان ممکن است در مقایسه با سایر درمان ها بسیار گران باشد.
خوب، جراحی هموروئید با لیزر به عنوان هموروئیدکتومی نیز شناخته می شود. علیرغم مزایای عمده جراحی هموروئید با لیزر، هنوز هم بسیاری از بیماران ترجیح می دهند به جای انجام هر گونه جراحی، مشکلات هموروئید خود را با استفاده از محصولات درمانی طبیعی حل کنند.
اگرچه تا حدودی حق با آنهاست. اما در مواردی که جراحی تنها گزینه است، پزشکانی که در دهلی جنوبی عمل لیزر را برای انبوه شمعها انجام میدهند، میپذیرند که جراحی هموروئید با لیزر امنترین گزینه است.
وقتی از جراحی صحبت می کنیم، اولین فکری که به ذهن ما خطور می کند، دردی است که بر بدن وارد می کند. جراحی هموروئید با لیزر یکی از کم دردترین روش های جراحی برای درمان انبوه انبوه است. درد یکی از عوامل کلیدی در مورد درمان Piles است، زیرا مردم از دریافت درمان مناسب می ترسند. هیچ سوختگی، دود یا جرقه ای برای جراحی لیزر ایجاد نمی شود. بنابراین، یکی از ایمن ترین تکنیک ها برای درمان شمع ها در نظر گرفته می شود.
جراحی لیزر شمع یکی از سریع ترین روش های درمانی موجود است. کل جراحی را می توان در عرض یک ساعت انجام داد. در مقایسه با سایر روش های درمانی انعطاف پذیری زیادی دارد. برای سایر جراحی ها، ممکن است هفته ها طول بکشد تا بیمار به طور کامل بهبود یابد، اما با لیزر درمانی می توان به نتایج سریع دست یافت.
مزیت استفاده از لیزر این است که میتوانید دقیقاً بر روی قسمتهای بد و آسیبدیده بدن تمرکز کنید، بدون اینکه مانع از قسمتهای خوب اطراف آن شوید. همچنین، برش ها تمیز و دقیق هستند. بنابراین، این باعث می شود که عملیات لیزری برای شمع ها یک روش درمانی قطعی باشد.
هر روش درمانی مزایا و معایب خود را دارد. عملیات لیزری برای Piles نیز دارای معایبی است. در زیر به چند مورد از معایب لیزر درمانی اشاره می کنیم:
لیزرها مطمئناً یک اثر هنری هستند، اما استفاده از آنها معامله ارزانی نیست. لیزر از انرژی نور استفاده می کند تا کار خود را انجام دهد که به قدرت زیادی نیاز دارد. حتی تجهیزات مورد استفاده نیز ارزان نیستند، بنابراین این جراحی هزینه گرانی را به همراه دارد.
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|