

نوشته شده توسط : دکتر ستایش
نشانه های افتادگی دریچه قلب و راه های درمان آن |
||||||||||||||||||||||||||||||||||||||||||||||
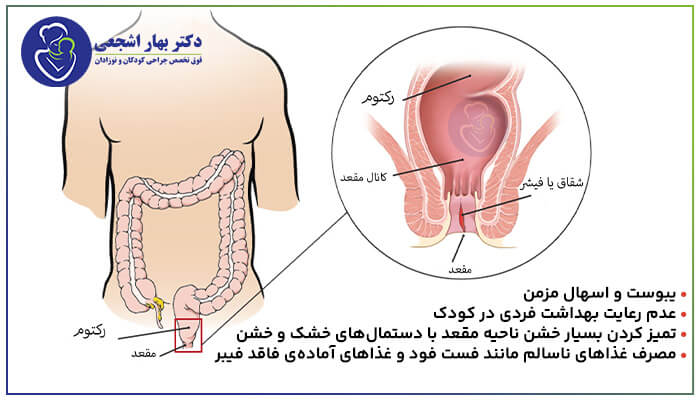
شقاق مقعدی یک ترک یا شکاف در بافت هایی است که کانال مقعد شما را پوشانده است. تروما باعث پاره شدن پوشش داخلی و ایجاد درد و خونریزی حاد می شود.
بیشتر شقاق ها با مراقبت بهبود می یابند. این یک علت شایع درد مقعد و خونریزی مقعدی است، به ویژه در هنگام اجابت مزاج (دفع).
ترومای مقعدی معمولاً باعث ایجاد شقاق می شود، مخصوصاً در اثر زور زدن برای دفع مدفوع سفت رخ می دهد.
شقاق مقعدی ممکن است به طور ناگهانی یا تدریجی رخ دهد. آنها همچنین می توانند به سرعت یا به آرامی بهبود یابند.
شقاق مقعدی به خصوص در نوزادان و افراد باردار بسیار شایع است. حدود نیمی از افرادی که شقاق مقعدی دارند قبل از 40 سالگی به این شقاق مبتلا می شوند.
شایع ترین علائم عبارتند از:
برخی از افراد ممکن است این موارد را نیز داشته باشند:
هموروئید و شقاق مقعد علائم و علل مشابهی دارند و به راحتی می توان یکی را با دیگری اشتباه گرفت. هر دو ممکن است زمانی اتفاق بیفتند که برای مدفوع کردن زور میزنید و هر دو میتوانند باعث خونریزی مقعد، درد مقعد و خارش مقعد شوند.
در حالی که بواسیر شایع تر است، شقاق مقعدی بیشتر علت درد مقعدی است. بواسیر همیشه باعث درد نمی شود، اما 90 درصد شقاق ها باعث درد می شوند.
با این حال، درد ناشی از شقاق معمولاً به صورت دورهای اتفاق میافتد، در حالی که درد هموروئید میتواند ثابت باشد.
زخم - مانند کشش و زور زدن - باعث پارگی پوشش مقعد می شود. اما شرایط از قبل موجود نیز می تواند نقش داشته باشد.
این مربوط به آناتومی مقعد است، که در واقع چند سانتیمتر آخر لوله عضلانی طولانی است که به نام روده بزرگ شما شناخته میشود.
در انتهای مقعد، جایی که به بیرون باز می شود، پوست بیشتر شبیه پوست بیرونی بدن شما است. اما در قسمت فوقانی، جایی که معمولاً شقاق ایجاد میشود، مقعد با همان مخاط نرمی که بقیه روده بزرگ شما وجود دارد پوشیده شده است.
این پوشش مخاطی نازکتر و ظریفتر از پوست معمولی است و باعث میشود پاره شدن آن آسانتر شود. این امر به ویژه در مورد نوزادانی که اغلب دچار شقاق مقعدی می شوند صادق است.
همچنین ممکن است در اثر آسیب یا بیماری ملتهب شود. التهاب طولانی مدت (مزمن) می تواند بافت ها را ضعیف کند.
مقعد شما توسط دو عضله دایره ای احاطه شده است که به کنترل حرکات روده شما (اسفنکترهای مقعدی) کمک می کنند.
اگر این ماهیچهها خیلی سفت باشند، میتوانند به پوشش مقعدی تنش اضافه کنند و پارگی آن را آسانتر کرده و حتی جریان خون را به بافتها کاهش دهند.
علل اولیه شقاق مقعدی عبارتند از:
سایر شرایط کمک کننده عبارتند از:
اگر شقاق مقعدی به مدت طولانی بدون بهبودی ادامه یابد، می تواند منجر به عوارض بیشتری شود، مانند:
هنگامی که شقاق مزمن مقعدی دارید - که بیش از هشت هفته طول کشیده است - درمان پزشکی بر شل کردن ماهیچه های اسفنکتر مقعدی که کانال مقعد شما را احاطه کرده اند تمرکز می کند.
این باید به شکاف اجازه دهد تا شروع به بسته شدن کند و به بازگرداندن جریان خون به بافت ها کمک کند.
داروهای شقاق مقعدی عبارتند از:
پماد نیتروگلیسیرین. نیتروگلیسیرین یک گشادکننده عروق است، دارویی که باعث انبساط عروق خونی شما می شود.
به عنوان کرم استفاده می شود، می تواند جریان خون را بازگرداند و می تواند به شل شدن اسفنکتر مقعد شما کمک کند. با این حال، می تواند باعث سردرد شود و برخی افراد به همین دلیل مجبور به قطع آن هستند.
مسدود کننده های کانال کلسیم. مانند دیلتیازم یا نیفدیپین، یک راه جایگزین برای آرامش رگ های خونی و عضلات مقعد شما هستند. اگر نیتروگلیسیرین موثر نباشد، این داروها ممکن است برای شما مفید باشند.
بوتاکس. به عنوان آخرین راه حل، تزریق بوتاکس به عضله اسفنکتر مقعدی می تواند به آرامش آن کمک کند. بوتاکس شل کننده عضلات است.
اثرات آن حدود سه ماه باقی می ماند و به شقاق شما زمان می دهد تا بهبود یابد.
ملین های حجیم. همه افراد مبتلا به یبوست نیازی به مصرف دارو برای آن ندارند، اما در صورتی که مدفوع بسیار سفت داشته باشید که باعث ایجاد فشار اضافی بر روی شقاق مقعدی می شود، داروها می توانند کمک کنند.
ملین های حجیم، مانند Metamucil® (پسیلیوم)، مایع را به روده شما می کشانند تا به نرم شدن مدفوع شما کمک کنند.
اگر شقاق مقعدی شما با دارو بهبود نمییابد، یا بعد از بهبودی عود میکند، ممکن است برای پایان دادن به چرخه به یک روش پزشکی جزئی نیاز داشته باشید.
داروها برای شقاق مزمن مقعد نتایج متفاوتی دارند، اما جراحی، اگر به آن برسد، 90 درصد موفقیت دارد.
به این روش اسفنکتروتومی داخلی می گویند. هنگامی که تحت آرامبخشی خواب هستید، جراح کولورکتال یک برش کوچک در عضله اسفنکتر مقعد شما ایجاد می کند تا تنش را برای همیشه آزاد کند. بعد از بیدار شدن می توانید همان روز به خانه بروید.
شقاق مقعدی شایع است و در حالت عادی خطرناک نیست، اما میتواند درد زیادی داشته باشد. اکثر شقاق های مقعدی با کمی مراقبت از خود طی چند روز تا چند هفته بهبود می یابند.
اما برخی از شقاق های مقعدی پیچیده تر هستند و ممکن است در برابر بهبود مقاومت کنند. اگر شقاق مزمن دارید، در جستجوی درمان پزشکی تردید نکنید.
درمان شقاق در کودکان و نوزادان با دکتر بهار اشجعی
دکتر بهار اشجعی یکی از بهترین و حرفهای ترین پزشکان فوق تخصص جراحی در کودکان و نوزادان است که تجربه و سابقه بسیار درخشانی در معالجه و درمان انواع اختلالات و بیماریها در فرزندان کوچک شما را دارد.
دکتر بهار اشجعی فارغ التحصیل رشته جراحی اطفال از دانشگاه علوم پزشکی تهران هستند. ایشان همچنین دارای بورد فوق تخصصی جراحی اطفال نیز هستند. دکتر بهار اشجعی متخصص جراحی انواع اختلالات و بیماریهای کودکان و نوزادان هستند.
راه های ارتباط با ما
آدرس مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن تماس:
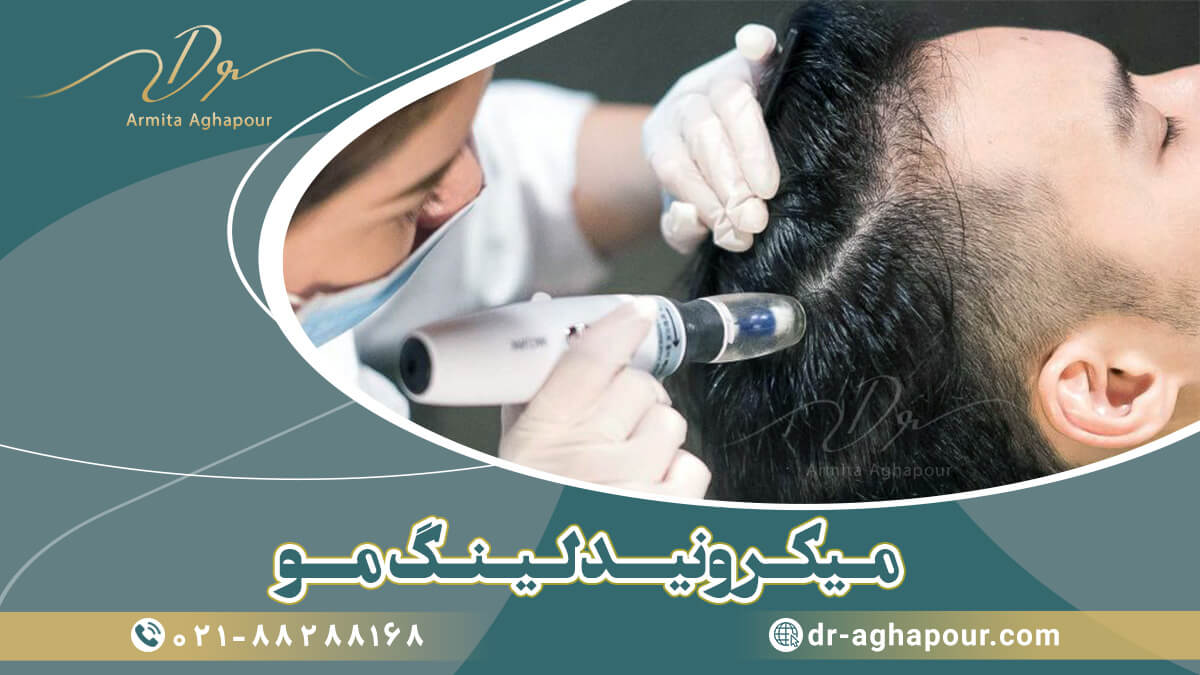
میکرونیدلینگ که به عنوان کلاژن تراپی نیز شناخته می شود، یک روش کم تهاجمی است که شامل سوراخ کردن خارجی ترین لایه پوست (استراتوم شاخی) با ده ها سوزن ریز استریل شده متصل به درمارولر، درماستمپ یا درماپن است.
میکرونیدلینگ پوست سر برای ریزش مو (آلوپسی) با تحریک سلول های بنیادی تخصصی فولیکول مو عمل می کند که می تواند باعث افزایش رشد مو شود.
با استفاده مناسب، میکرونیدلینگ پوست سر که به طور حرفه ای انجام می شود با درمارولر یا درماپن درجه پزشکی می تواند برای بسیاری از افراد مبتلا به انواع خاصی از ریزش مو مفید باشد.
همانطور که گفته شد، میکرونیدلینگ پوست سر برای همه موثر نیست، و خطرات میکرونیدلینگ خانگی برای ریزش مو با سوزن های بلندتر از 0.25 میلی متر (میلی متر) بیشتر از مزایای بالقوه آن است.
در اصطلاح پزشکی، طاسی با الگوی مردانه و ریزش مو با الگوی زنانه، آلوپسی آندروژنتیک یا AGA نامیده می شود. این شایع ترین نوع ریزش مو است.
میکرونیدلینگ، زمانی که با سایر درمان های ریزش مو استفاده می شود، به افرادی که ریزش مو دارند و به درمان های معمولی پاسخ نمی دهند، کمک می کند.
نتایج اولیه نشان می دهد که میکرونیدلینگ ممکن است به افرادی که ریزش موی تلوژن افلوویوم دارند نیز کمک کند. میکرونیدلینگ به سایر انواع ریزش موی ناشی از برخی داروها (آناژن افلوویوم) مانند درمان های شیمی درمانی کمک نمی کند.
همچنین اگر فولیکول مو به طور غیرقابل برگشتی توسط اسکار پیشرفته تخریب شده باشد، نمی تواند رشد مو را بازگرداند.
میکرونیدلینگ یک روش زیبایی است که تولید کلاژن را با استفاده از سوزن های ریز و استریل شده تشویق می کند.
ممکن است به صاف، سفت و لطافت پوست کمک کند و ظاهر جای زخم، آکنه و چین و چروک را بهبود بخشد.
میکرونیدلینگ به دلیل مزایای روز افزون آن محبوبیت زیادی پیدا کرده است. میکرونیدلینگ می تواند برای موارد زیر مفید باشد:
میکرونیدلینگ نسبت به لیزر درمانی هزینه کمتری دارد و ممکن است برای برخی افراد بهتر عمل کند. درمان های لیزری شامل گرما است که می تواند بر رنگدانه های پوست تأثیر بگذارد.
میکرونیدلینگ بیشتر برای صورت استفاده می شود. متخصصان پوست همچنین ممکن است از آن برای جای زخم و ترک های پوستی در نقاط دیگر بدن استفاده کنند.
یک منبع معتبر مطالعه نشان داد که میکرونیدلینگ برای ترک های پوستی روی ران ها و ناحیه شکم در صورت ترکیب با فیلرها موثر است.
افرادی که دارای رنگ پوست تیرهتر هستند، ممکن است میکرونیدلینگ را به لیزر درمانی ترجیح دهند، زیرا نگرانیهای ایمنی مربوط به انواع خاصی از درمانهای لیزری روی پوست رنگی است.
تحقیقات در مورد اثربخشی و ایمنی لیزر درمانی بر روی پوست های تیره تر هنوز وجود ندارد.
خراش های ناشی از میکرونیدلینگ باعث آسیب جزئی به پوست می شود و پوست با ساخت بافت جدید غنی از کلاژن پاسخ می دهد. این بافت جدید پوست از نظر تن و بافت یکدست تر است.
معمولاً پوست با افزایش سن یا آسیب کلاژن را از دست می دهد. با تشویق پوست به ساختن بافت جدید، کلاژن اضافی ممکن است به سفتتر شدن پوست کمک کند.
متخصصان پوست ممکن است میکرونیدلینگ را با درمان های دیگر مانند سرم های موضعی، فرکانس رادیویی یا پلاسمای غنی از پلاکت توصیه کنند.
یک متخصص پوست می تواند گزینه های درمانی اضافی و هزینه های تخمینی آنها را توضیح دهد.
مانند تمام عمل های زیبایی، میکرونیدلینگ نیز خطراتی دارد. یک عارضه جانبی رایج، تحریک جزئی پوست بلافاصله پس از عمل است. همچنین ممکن است برای چند روز قرمزی را مشاهده کنید.
برخی از افراد ممکن است عوارض جانبی شدیدی داشته باشند که نیاز به درمان پزشکی دارند، مانند:
ممکن است کاندیدای ایده آل برای میکرونیدلینگ نباشید اگر:
ممکن است لازم باشد افراد باردار قبل از درمان توسط متخصص زنان یا زایمان مشورت کنند.
تقریباً 45 دقیقه تا 1 ساعت منبع معتبر قبل از عمل، پزشک معمولاً یک بیحسی موضعی را در ناحیه درمان اعمال میکند.
این کار باعث بی حس شدن پوست در طول فرآیند میکرونیدلینگ می شود که تقریباً 30 دقیقه طول می کشد.
در طول این عمل، پزشک با استفاده از ابزاری شبیه قلم با سوزنهای ریز و استریل، سوراخهای کوچکی زیر پوست ایجاد میکند. نوک سوزن ها آنقدر کوچک هستند که احتمالاً بعد از عمل متوجه آنها نخواهید شد.
پزشک معمولاً ابزار را به طور یکسان روی پوست شما حرکت می دهد تا پوست تازه جوان شده یکدست شود. در مجموع، متوسط جلسه میکرونیدلینگ تقریباً 2 ساعت طول می کشد.
از آنجایی که کانالهای پوست شما بعد از عمل باز و حساس هستند، بهتر است از موارد زیر در هفته اول بهبودی خودداری کنید:
شما می توانید با روش های زیر به بهبود پوست خود پس از میکرونیدلینگ کمک کنید:
میکرونیدلینگ و بوتاکس اهداف متفاوتی دارند. میکرونیدلینگ می تواند با افزایش تولید کلاژن پوست، اسکار، هایپرپیگمانتاسیون و منافذ بزرگ را درمان کند.
تزریق بوتاکس از انقباض عضلات خاص و ایجاد چین و چروک روی پوست جلوگیری می کند. برنامه های درمانی از فردی به فرد دیگر متفاوت است.
اما تحقیقات نشان داده است که تنها پس از دو جلسه میکرونیدلینگ، بهبود خفیفی در جای زخم پس از آکنه وجود دارد.
پس از شش جلسه، افراد بهبود متوسطی در بافت پوست خود و بهبود خوبی در ظاهر اسکار مشاهده خواهند کرد.
دکتر آرمیتا آقاپور یکی از بهترین پزشکان و جراحان زیبایی در تهران است که خدمات بسیار زیادی را در حوزه درمان و زیبایی به مراجعه کنندگان ارائه میدهد.
سابقه کاری بیش از 20 ساله و تحصیلات پزشکی و گذراندن دورههای تخصصی پوست و مو زیبایی از جمله افتخارات دکتر آقاپور میباشد.
شما میتوانید برای میکرونیدلینگ موها، مزونیدلینگ مو، تزریق ژل و بوتاکس و سایر خدمات زیبایی از تجربه دکتر آقاپور استفاده کنید.
برای رزرو نوبت میتوانید از طریق وبسایت اقدام کنید و برای پیدا کردن پاسخ سوالات و ابهامات خود با شمارههای مطب دکتر تماس بگیرید.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
منبع: https://dr-aghapour.com/
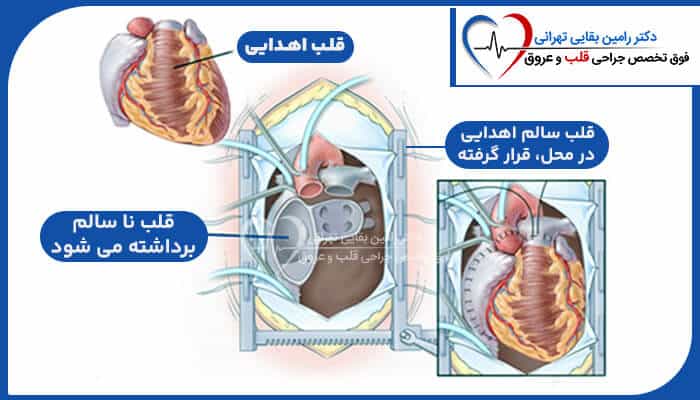
پیوند قلب (Heart Transplant) نادر است. در سال 2020، کمتر از 8200 پیوند در سراسر جهان انجام شد.
پیوند قلب با بیشترین تعداد (3658) در ایالات متحده بود. کشورهایی که بالاترین مجموع را داشتند آلمان، فرانسه و اسپانیا بودند. پیوند قلب به دو دلیل غیر معمول است:
کمبود قلب اهدا کننده و همسانی خون دهنده و گیرنده.
این بدان معناست که هر دو نفر باید دارای گروه خونی سازگار و اندازه بدن مشابه باشند. بدون این تطابق، سیستم ایمنی گیرنده احتمال بیشتری دارد که قلب اهداکننده را پس بزند.
پیچیدگی پیوند پیوند قلب جراحی بسیار پیچیده ای است. کمتر از 150 بیمارستان در ایالات متحده (از بیش از 6000 بیمارستان) وجود دارد که این جراحی را انجام می دهند.
پیوند قلب آخرین راه درمان برای افرادی است که نارسایی قلبی در مرحله نهایی دارند.
این بدان معناست که قلب شما آسیب یا ضعف دائمی دارد که مانع از پمپاژ خون کافی به بدن شما می شود.
این نوع نارسایی قلبی می تواند به دلایل مختلفی رخ دهد.
اکثر افرادی که نیاز به پیوند قلب دارند یکی از شرایط زیر را دارند:
کاردیومیوپاتی. این به هر بیماری اشاره دارد که به عضله قلب شما آسیب می رساند.
علل شامل عفونت ها و بیماری های ژنتیکی است. گاهی اوقات، علت نامشخص (ایدیوپاتیک) حتی پس از آزمایش های گسترده است.
بیماری عروق کرونر. انسداد شریانهای قلب میتواند منجر به حملات قلبی شود که آسیبهای جبرانناپذیری به قلب شما وارد میکند.
بیماری قلبی مادرزادی. بیماری مادرزادی قلب یک نقص در ساختار قلب است که شما با آن متولد شده اید. برخی از اشکال بیماری مادرزادی قلبی می تواند منجر به نارسایی قلبی در مرحله نهایی شود که ممکن است نیاز به پیوند قلب داشته باشد.
بیماری دریچه ای قلب. اینها شرایطی هستند که به دریچه های قلب شما آسیب می رسانند.
پیوند قلب برای کودکان و بزرگسالان تا سن 70 سالگی و در برخی موارد تا سن 75 سالگی امکان پذیر است.
ارائه دهنده مراقبت های بهداشتی شما با اجرای چندین آزمایش مختلف سلامت کلی شما را بررسی می کند. برخی از تستهای ممکن، اما نه همه، در زیر فهرست شدهاند.
آزمایشهای آزمایشگاهی شامل آزمایشهای خون و ادرار است که شما را بررسی میکند:
ترکیب خون. ارائه دهنده شما سطح گلبول های قرمز، پلاکت ها و سایر اجزای خون شما را بررسی می کند. آنها همچنین شیمی خون شما را تجزیه و تحلیل می کنند تا نشانه هایی از شرایط دیگری را که ممکن است بر توانایی شما برای پیوند قلب تأثیر بگذارد، جستجو کنند.
سیستم ایمنی. ارائهدهنده شما از یافتههای تجزیه و تحلیل سیستم ایمنی استفاده میکند تا پیشبینی کند که سیستم ایمنی شما چقدر میتواند یک عضو اهداکننده را تحمل کند.
عملکرد کلیه. آزمایش ادرار نشان می دهد که کلیه های شما چقدر خوب کار می کنند.
استفاده از الکل، تنباکو و مواد مخدر. آزمایش الکل، تنباکو و مواد مخدر بخش مهمی از آمادگی شما است. قبل از پیوند باید از الکل، محصولات تنباکو (از جمله ویپینگ) و داروهای تفریحی (از جمله ماری جوانا) برای مدت طولانی خودداری کنید.
آزمایش های تصویربرداری که ممکن است به آن نیاز داشته باشید عبارتند از:
تست های تشخیصی عملکرد قلب، سیستم تنفسی و گردش خون شما را بررسی می کنند. اینها ممکن است شامل موارد زیر باشد:
آزمایش برای بیماری های خاص نیز امکان پذیر است، به ویژه موارد زیر:
گیرندگان پیوند باید قبل از پیوند در مورد واکسن ها به روز باشند. یک متخصص بیماری های عفونی در این مراحل به شما کمک می کند.
پس از پیوند قلب، می توانید انتظارات زیر را داشته باشید:
بهبودی در بیمارستان. بسته به وضعیتتان، یک تا سه هفته در بیمارستان بهبود خواهید یافت.
بخش اول بهبودی خود را در بخش مراقبت های ویژه (ICU) سپری خواهید کرد. در ICU، ارائه دهندگان مراقبت های بهداشتی شما را به صورت شبانه روزی تحت نظر خواهند داشت.
آنها علائم حیاتی شما را بررسی می کنند و همچنین به دنبال علائمی هستند که نشان می دهد بدن شما قلب جدید شما را رد می کند.
برنامه مراقبت. قبل از اینکه بیمارستان را ترک کنید، ارائهدهنده برنامه مراقبتی به شما ارائه میکند که باید در حین بهبودی در خانه از آن پیروی کنید.
مطمئن شوید که طرح را درک کرده اید و هر تعداد سوال بپرسید.
توانبخشی قلبی. ارائه دهنده شما به شما می گوید که چگونه به برنامه توانبخشی قلبی ملحق شوید.
این یک برنامه تجویز شده و تحت نظارت است که به شما کمک می کند قدرت، استقامت و عملکرد قلب خود را بهبود بخشید.
وقتی به خانه برگشتید، مهم است که برنامه مراقبت خود را به دقت دنبال کنید. طرح شما شامل دستورالعمل هایی برای موارد زیر خواهد بود:
همچنین ضروری است که یاد بگیرید در طول بهبودی چه چیزی طبیعی است و چه چیزی نشان دهنده مشکل است. یک مثال این است که بدانید ضربان قلب شما در حال استراحت چقدر باید باشد.
پس از پیوند قلب، ضربان قلب شما در حالت استراحت معمولاً در حد طبیعی یا کمی بالاتر (90 تا 110 ضربه در دقیقه) باقی میماند.
این به این دلیل است که قلب اهدا کننده به طور خودکار با سیستم عصبی بدن شما که ضربان قلب شما را کنترل می کند، متصل نمی شود.
با ارائه دهنده خود در مورد میزان ضربان قلب در حالت استراحت و چگونگی تغییر آن در آینده صحبت کنید.
بزرگترین معایب پیوند قلب عبارتند از:
دریافت کنندگان پیوند قلب کودکان (کودکان 17 ساله و کمتر) نیز معمولاً نتایج خوبی دارند. حدود 92٪ حداقل یک سال پس از پیوند زندگی می کنند و کمی بیش از 70٪ حداقل 10 سال زندگی می کنند.
برخی از بزرگسالان و کودکان به پیوند دوم برای جایگزینی پیوند اول نیاز دارند.
به این عمل پیوند مجدد می گویند. اگر بدن شما اولین قلب پیوندی را پس بزند یا به دلایل دیگر ممکن است لازم باشد.
پیوند مجدد 2 تا 4 درصد از جراحیهای پیوند قلب در بزرگسالان و حدود 5 درصد از جراحیهای پیوند قلب در کودکان را تشکیل میدهد.
پیوند قلب می تواند یک عمل پزشکی نجات بخش باشد. اما تعداد محدودی قلب اهداکننده وجود دارد.
ارائه دهندگان مراقبت های بهداشتی می توانند به تعیین اینکه آیا شما کاندید مناسبی برای پیوند هستید یا خیر، کمک می کنند، و در این صورت، به شما کمک می کنند تا برای مراحل بعدی آماده شوید.
به لطف پیشرفت های پزشکی، اکثر افراد پس از پیوند قلب از کیفیت زندگی بهتری برخوردار می شوند.
در درازمدت، این امکان وجود دارد که سال ها یا حتی دهه ها پس از پیوند قلب خود زندگی کنید و به شما فرصتی می دهد تا خاطرات جدیدی را با عزیزان خود بسازید.
دکتر رامین بقایی بهترین جراح پیوند قلب در ایران
دکتر رامین بقایی تهرانی یکی از بهترین و ماهرترین پزشکان جراحی فوق تخصصصی قلب و عروق بزرگسالان و کودکان در تهران هستند.
ایشان فارغ التحصیل پزشکی عمومی و جراحی عمومی از دانشگاه تهران و فارغ التحصیل جراحی قلب از دانشگاه ایران میباشد.
دکتر رامین بقایی پزشک و جراحی با تجربه هستند که خدماتی همچون پیوند قلب، جراحی آئورت، جراحی و درمان انواع بیماریهای عروق کرونری و … را به بیماران و مراجعه کنندگان خود ارائه میدهند.
ارتباط با دکتر رامین بقایی
آدرس: تهران،خیابان نلسون ماندلا (جردن) بالاتر از تقاطع حقانی،خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
منبع: https://dr-baghaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|